Vous soupçonnez une allergie protéine lait vache chez votre bébé, mais les coliques, eczéma ou diarrhée pourraient aussi cacher d’autres causes ?
Découvrez comment identifier les signaux spécifiques de l’APLV, allergie immunitaire différente de l’intolérance digestive. Ce guide pratique décortique les deux types de réactions (immédiates et retardées), les diagnostics fiables (épreuve d’éviction-réintroduction) et les solutions concrètes pour nourrir votre enfant en toute sécurité.
Bénéficiez de recommandations claires sur les substituts (hydrolysats, acides aminés) et astuces pour gérer alimentation et entraînement sans dépasser vos limites, pour vous comme pour bébé.
Sommaire
Allergie aux protéines de lait de vache (APLV) : le guide complet pour tout comprendre
Qu'est-ce que l'APLV exactement ?
L’APLV est une réaction immunitaire aux protéines du lait de vache, dont la caséine ou les protéines du sérum. Elle touche 1 bébé sur 40 en France selon Vidal, et peut aussi être déclenchée par le lait de chèvre ou de brebis. Bien qu’elle affecte surtout les nourrissons, 2 à 5 % des jeunes enfants en sont concernés, avec un sur-risque pour ceux ayant des antécédents familiaux d’allergies.
Chez les bébés, l’intestin immature laisse passer les protéines, activant le système immunitaire. Cela entraîne des inflammations cutanées (eczéma, urticaire) ou digestives (douleurs, diarrhée). Heureusement, 80 % des enfants y échappent avant 2 ans.
Outre les lésions intestinales ou carences, les nourrissons atteints risquent de développer d’autres allergies. Selon la Société Canadienne de Pédiatrie, un diagnostic erroné entraîne des restrictions inutiles ou des formules coûteuses nuisant à la croissance.
Le lait maternel reste la meilleure option pour les nourrissons allergiques, avec un régime adapté pour la mère, comme détaillé dans l’alimentation idéale pour un sportif, qui rappelle les bases d’une nutrition équilibrée et complète.
L’APLV résulte d’une réponse immunitaire aux protéines du lait.

La différence cruciale : APLV vs intolérance au lactose
L’APLV et l’intolérance au lactose sont souvent confondues, mais leur nature diffère. L’APLV mobilise le système immunitaire, provoquant des symptômes variés : cutanés (démangeaisons), respiratoires (essoufflement) ou digestifs (vomissements).
L’intolérance, quant à elle, résulte d’un déficit en lactase, l’enzyme digérant le lactose, causant ballonnements ou diarrhée. Selon Nutricia, les tests IgE ou prick tests diagnostiquent l’APLV, tandis qu’un test à l’hydrogène dans l’air expiré confirme l’intolérance au lactose.
- APLV : Réaction immunitaire aux protéines, symptômes variés, diagnostic par élimination-provocation.
- Intolérance : Problème digestif lié au lactose, prise en charge par enzymes ou éviction.
Allergie immédiate ou retardée : les deux visages de l'APLV
L’APLV se divise en deux types. La forme IgE-médiée agit en quelques minutes à 2 heures, avec des symptômes comme l’urticaire, l’angio-œdème ou un choc anaphylactique.
La forme non-IgE-médiée tarde des heures à jours, entraînant des saignements rectaux (PAIPA) ou vomissements (SEIPA). Les tests IgE diagnostiquent la première, mais les patch-tests ou biopsies intestinales sont nécessaires pour la seconde.
Le diagnostic suit un protocole strict : élimination des protéines laitières pendant 2-4 semaines, puis réintroduction encadrée. Selon la Société Canadienne de Pédiatrie, les tests IgG sont déconseillés.
Un suivi par un diététicien reste recommandé pour éviter les carences et surveiller la croissance, avec des formules hydrolysées (PFH) ou à acides aminés (PAA) en remplacement du lait classique.

Reconnaître les signaux : quels sont les symptômes de l'APLV ?
Comment savoir si ce que vit votre bébé va au-delà de simples coliques ? L’allergie aux protéines du lait de vache (APLV) se manifeste sous diverses formes. Comprendre ces signaux peut éviter des mois de confusion et d’angoisse inutile. Les données médicales montrent que 70 % des cas présentent des symptômes cutanés. Mais la réalité est plus complexe.
Les manifestations visibles : la peau et la digestion en première ligne
Vous remarquez des rougeurs autour de la bouche après l’allaitement ? Ces plaques rouges pourraient être plus qu’un simple érythème fessier. L’urticaire apparaît souvent dans les deux heures suivant l’exposition au lait. Un gonflement des lèvres ou des paupières accompagne parfois ces éruptions.
Les troubles digestifs méritent une attention accrue. Des régurgitations inhabituelles, des vomissements en jet, ou une diarrhée persistante peuvent masquer une réaction allergique. Le sang dans les selles représente un signal d’alerte majeur. Chez 30 à 40 % des nourrissons, ces symptômes digestifs s’associent à d’autres manifestations.
Pour les parents, l’irritabilité inexpliquée et le refus de s’alimenter compliquent la lecture clinique. Un seul symptôme ne suffit pas pour poser le diagnostic. L’ensemble des signes forme un puzzle que seul un professionnel de santé peut résoudre.
Les signes forment un puzzle que seul un expert médical peut résoudre.
Quand l'allergie se fait plus discrète : symptômes respiratoires et généraux
La respiration sifflante inquiète les parents. Ce symptôme, observé dans 30 % des cas, peut être confondu avec un rhume persistant. La toux chronique, sans fièvre ni nez qui coule, devient suspecte quand elle s’accompagne d’autres signes.
Le sommeil agité et les pleurs inconsolables épuisent les jeunes parents. Ces troubles généraux, couplés à des problèmes digestifs ou cutanés, orientent vers l’APLV. Un ralentissement de la courbe de croissance inquiète particulièrement les pédiatres.
Ces manifestations atypiques expliquent pourquoi un tiers des diagnostics tardifs. Les professionnels de santé utilisent des outils standardisés comme CoMiSS® pour évaluer la probabilité d’APLV.
Symptômes immédiats vs retardés : une question de timing
La rapidité d’apparition des réactions divise l’APLV en deux grandes familles. Cette classification guide le diagnostic et la prise en charge. Voici les spécificités de chaque type :
- Réactions IgE-médiées (immédiates) : Apparaissent en moins de 2 heures. Symptômes typiques : urticaire, vomissements en jet, gonflement, difficultés respiratoires.
- Réactions non IgE-médiées (retardées) : Apparaissent de 2 heures à plusieurs jours après l’exposition. Symptômes typiques : eczéma, reflux, coliques, diarrhée chronique, sang dans les selles, faible prise de poids.
- Réactions mixtes : Combinaison des deux types de symptômes.
Cette distinction influence les tests à réaliser. Les IgE-médiées se diagnostiquent plus facilement via prick-tests. Les formes non IgE nécessitent souvent un test d’élimination-provocation supervisé médicalement.
Comprendre ces mécanismes rassure les parents. Mieux identifier les symptômes évite les allers-retours inutiles entre les consultations. Les données médicales confirment que 80 % des enfants guérissent spontanément avant 3 ans, un espoir concret pour les parents inquiets.
Le diagnostic de l'APLV : un parcours encadré pour éviter les erreurs
Pour les parents inquiets, comprendre comment diagnostiquer l’APLV est crucial. Les symptômes comme les régurgitations, l’irritabilité ou l’eczéma peuvent être trompeurs. Selon la Société Canadienne de Pédiatrie, un parcours médical structuré permet d’éviter les erreurs.
L’autodiagnostic peut entraîner des restrictions inutiles et des carences. Sans suivi médical, les complications comme des lésions intestinales ou des infections liées au grattage risquent de survenir. Un professionnel de santé reste indispensable pour éviter ces risques.
Le protocole d'éviction-réintroduction : la méthode la plus fiable
La méthode de référence reste l’éviction suivie d’une réintroduction. Pendant 2 à 4 semaines, le bébé (ou la mère allaitante) élimine toutes protéines de lait de vache. Cela inclut les produits laitiers cachés dans les aliments transformés ou les médicaments.
Si les symptômes disparaissent, le doute se confirme. La réintroduction sous surveillance médicale valide le diagnostic. Ce protocole, décrit par Vidal, évite les faux positifs. Par exemple, un test IgE positif sans symptômes ne justifie pas un régime d’éviction à long terme.

Les tests allergologiques : comprendre leurs limites
Les prick-tests et dosages des IgE sont utiles pour les formes immédiates mais souvent négatifs pour les réactions retardées. Nutricia précise que ces tests complémentaires orientent le diagnostic mais ne remplacent pas le test d’éviction-réintroduction.
Les patch-tests peuvent aider pour les formes non IgE-médiées, mais leur fiabilité reste limitée. Par exemple, une étude citée par la Société Canadienne de Pédiatrie montre que les patch-tests ont une spécificité élevée (94%) mais une sensibilité faible (46%), ce qui signifie qu’ils sont mauvais pour exclure l’allergie.
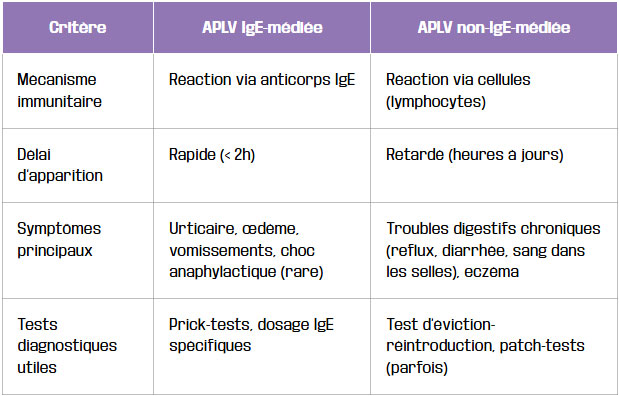
APLV IgE-médiée vs non-IgE-médiée : comprendre les différences
| Critère | APLV IgE-médiée | APLV non-IgE-médiée |
|---|---|---|
| Mécanisme immunitaire | Réaction via anticorps IgE | Réaction via cellules (lymphocytes) |
| Délai d’apparition | Rapide (< 2h) | Retardé (heures à jours) |
| Symptômes principaux | Urticaire, œdème, vomissements, choc anaphylactique (rare) | Troubles digestifs chroniques (reflux, diarrhée, sang dans les selles), eczéma |
| Tests diagnostiques utiles | Prick-tests, dosage IgE spécifiques | Test d’éviction-réintroduction, patch-tests (parfois) |
Les manifestations précoces (urticaire, vomissements) orientent vers une allergie IgE-médiée. Les troubles digestifs persistants ou l’eczéma apparaissent souvent dans les formes non IgE.
Pour les nourrissons, l’APLV est la cause la plus fréquente d’allergie alimentaire avant 3 ans. Selon Vidal, 2 à 5% des enfants sont concernés, mais 25% des parents soupçonnent à tort une allergie. Cette confusion souligne l’importance d’un diagnostic médical.
En pratique, les recommandations de prise en charge varient selon la forme. Pour les IgE-médiées, une éviction stricte des protéines de lait de vache est nécessaire. Les formules extensives d’hydrolysat de protéines (FEH) sont utilisées en première intention, avec un taux de tolérance supérieur à 90%.
Pour les formes non IgE-médiées, un suivi nutritionnel est crucial pour éviter les retards de croissance liés aux carences en calcium ou vitamine D. La réintroduction progressive, guidée par un professionnel, permet d’évaluer la tolérance acquise après 1 à 2 ans, comme le mentionne la Société Canadienne de Pédiatrie.

Gérer l'APLV au quotidien : les solutions concrètes
L'allaitement maternel : la meilleure option, même en cas d'APLV
Continuer à allaiter est recommandé, même si votre bébé est allergique aux protéines du lait de vache. Le lait maternel reste l’aliment idéal, mais vous devez éliminer toutes les protéines de lait (et leurs dérivés) de votre alimentation.
Cela inclut le lait, les fromages, les yaourts, les produits transformés contenant de la caséine, du lactosérum ou du lactose, ainsi que les traces cachées dans les charcuteries ou pains de mie.
Un suivi médical est essentiel pour éviter les carences (en calcium, vitamine D, iode).
Les diététiciens spécialisés en pédiatrie peuvent vous guider pour compenser ces manques, comme l’explique : « la formule pour un repas équilibré : énergie et récupération », en aidant à structurer des repas sans produits laitiers mais riches en nutriments essentiels.
Selon la Société Canadienne de Pédiatrie, cette approche réduit les symptômes en 2 à 4 semaines. L’élimination complète des protéines prend environ un mois, avec des améliorations rapides pour votre bébé.
Un mois sans protéines et les améliorations chez le bébé se font sentir rapidement.
Quelles alternatives au lait infantile classique ?
Si l’allaitement n’est pas possible, des solutions adaptées existent. Elles doivent être prescrites par un pédiatre pour garantir un apport équilibré en nutriments. Voici les options validées :
- Hydrolysats poussés de protéines (HPP) : Les protéines du lait sont « cassées » en fragments non reconnus par le système immunitaire. Exemples : Althera, Nutramigen LGG. Première ligne de traitement selon Nutricia. Certains nourrissons refusent ces formules à cause de leur goût amer : proposez-les tièdes ou mélangez-les à des purées après 4 mois.
- Formules à base d’acides aminés (FAA) : Utilisées en cas de formes sévères ou d’échec des HPP. Elles contiennent uniquement des acides aminés, sans risque allergique. Exemples : Neocate, Amina. Nutritionnellement complètes, elles incluent des lipides, glucides, vitamines et minéraux essentiels.
- À éviter absolument : Les laits de chèvre ou de brebis (allergie croisée), les laits végétaux avant 1 an (manque de protéines, fer, calcium) et les formules « hypoallergéniques » classiques (non adaptées aux bébés APLV). Le lait de soja est contre-indiqué avant 3 ans, sauf préparation infantile spécifique.
La diversification alimentaire : comment l'aborder sereinement ?
La diversification suit les mêmes règles que pour les autres enfants, mais avec une vigilance accrue. Introduisez un seul aliment nouveau à la fois, espacé de quelques jours. Vérifiez les étiquettes pour repérer les protéines cachées (caséine, lactosérum, lactose) dans les produits industriels : biscuits, sauces, purées du commerce.
Privilégiez les préparations maison pour contrôler les ingrédients. Les purées de légumes, viandes ou poissons simples (sans chapelure), et fruits écrasés sont idaux.
Selon Vidal, évitez les biscuits, sauces et plats préparés contenant des traces de lait, sauf avis médical contraire. Un diététicien peut vous guider pour des repas équilibrés malgré l’absence de produits laitiers.
La plupart des enfants développent une tolérance aux protéines du lait vers 1 à 3 ans, mais la reprise doit toujours être supervisée par un médecin. Selon les données, 80-90 % des nourrissons tolèrent le lait après 1 à 6 ans.
La réintroduction se fait progressivement, en ajustant les quantités selon la tolérance de l’enfant.

Et après ? Évolution, réintroduction et cas particuliers
Une allergie qui disparaît avec le temps : le chemin vers la tolérance
L’APLV inquiète les parents, mais 80% des enfants guérissent avant 2 ans, 90% avant 6 ans. Le système immunitaire et digestif mûrissent, apprenant à tolérer les protéines du lait.
La réintroduction se fait progressivement, souvent entre 9 et 12 mois, sous supervision médicale. On commence par du lait cuit (gâteaux), puis des formes de moins en moins cuites, jusqu’au lait cru. Ce protocole, appelé « échelle de lait », accélère la tolérance.
Par exemple, des études montrent que 86,6% des enfants tolèrent 150ml de lait frais après 12,5 mois de protocole, contre 61% avec l’éviction totale.

L'APLV chez l'adulte : un phénomène rare mais possible
L’APLV chez l’adulte concerne moins de 0,5% de la population. Les symptômes ressemblent à ceux de l’enfance, mais peuvent inclure un intestin irritable ou une œsophagite à éosinophiles.
Le diagnostic et la prise en charge (éviction totale) sont similaires aux enfants, mais la guérison spontanée est moins fréquente. Cette rareté positionne l’article comme une ressource complète sur l’APLV à tout âge.
Les adultes doivent gérer des co-facteurs déclencheurs comme l’effort ou le stress. Par exemple, un adulte guéri peut voir des symptômes réapparaître après un entraînement intense associé à une consommation de lait.
Une vigilance s’impose, même après tolérance acquise. Le suivi médical reste crucial pour ajuster le régime selon les besoins.
"Intolérance aux protéines de lait de vache" : démêler le vrai du faux
Ce terme ambigu désigne souvent l’APLV non IgE-médiée (forme retardée). Ne pas le confondre avec l’intolérance au lactose, mécanisme digestif différent.
Les tests dits « d’intolérance » mesurant les IgG sont déconseillés. Non validés scientifiquement, ils entraînent des régimes inutiles. Les sociétés savantes (Vidal, Nutricia) les jugent non fiables.
La méthode fiable reste l’éviction suivie d’une réintroduction progressive, encadrée par un professionnel. Cette approche évite les carences et les diagnostics incertains. Par exemple, pour les formes légères, la réintroduction se fait à domicile après 4-6 mois d’éviction.
Pour les cas graves, un avis spécialisé est nécessaire. Un diététicien peut recommander des sources comme le tofu, le brocoli, le saumon ou les sardines pour compenser le calcium et la vitamine D, ainsi que consulter la nutrition des athlètes végétaliens pour comprendre comment adapter son alimentation en cas d’éviction des produits laitiers.
L’allergie aux protéines de lait de vache (APLV), fréquente chez les jeunes enfants, est souvent confondue avec l’intolérance au lactose. Une éviction stricte des protéines laitières et un suivi médical permettent de la gérer efficacement.
Heureusement, elle disparaît généralement avant l’âge de 2 à 6 ans. Rassurez-vous : bien que complexe, l’APLV est transitoire pour la majorité des familles.

FAQ
Comment identifier une allergie aux protéines du lait de vache ?
Une allergie aux protéines du lait de vache (APLV) se manifeste par une réaction du système immunitaire qui identifie ces protéines comme une menace. Elle touche souvent les nourrissons, avec des symptômes cutanés (urticaire, eczéma), digestifs (vomissements, diarrhée) ou respiratoires (toux, difficultés à respirer). Les réactions peuvent être immédiates (en quelques minutes à 2h) ou retardées (heures à jours après ingestion). Un diagnostic médical est indispensable, notamment via un test d’éviction-réintroduction sous surveillance.
Comment savoir si j'ai une allergie aux protéines du lait ?
Le diagnostic d’APLV repose sur une observation médicale et des tests spécifiques. Le test d’éviction-réintroduction consiste à supprimer toutes les protéines laitières pendant 2 à 4 semaines, puis à les réintroduire sous surveillance pour observer les réactions. Des tests sanguins (dosage des IgE) ou cutanés (prick-tests) peuvent être pratiqués, particulièrement pour les réactions immédiates. Pour les formes retardées, des patch-tests ou une biopsie intestinale peuvent être nécessaires. L’autodiagnostic est à éviter : consulte un professionnel de santé.
Quels sont les symptômes d'une allergie aux protéines du lait ?
Les symptômes varient selon le type de réaction. Les formes IgE-médiées (immédiates) provoquent urticaire, gonflements, vomissements en jet ou difficultés respiratoires dans les 2h après ingestion. Les formes non IgE-médiées (retardées) s’accompagnent d’eczéma, reflux sévère, diarrhée chronique ou sang dans les selles, avec un délai d’apparition de plusieurs heures à jours. Chez les nourrissons, l’irritabilité, le sommeil agité et l’arrêt de prise de poids sont des signaux à surveiller.
Quelle est la vraie différence entre allergie au lait et intolérance au lactose ?
L’allergie au lait implique le système immunitaire : le corps attaque les protéines du lait comme une menace, provoquant des réactions cutanées, digestives ou respiratoires. L’intolérance au lactose, elle, est un problème digestif lié à un manque d’enzyme (lactase) pour décomposer le sucre du lait. Les symptômes (ballonnements, diarrhée, gaz) sont purement digestifs et apparaissent 30min à 2h après ingestion. L’APLV nécessite une éviction stricte, tandis que l’intolérance tolère parfois de petites quantités de lait.
Quels sont les signes qui devraient alerter ?
Chez les nourrissons, surveille les coliques intenses, les vomissements fréquents, la diarrhée sanglante ou l’arrêt de prise de poids. Chez l’enfant ou l’adulte, les crises d’urticaire, les difficultés respiratoires ou les selles molles répétées doivent alerter. Les réactions immédiates (gonflement du visage, difficultés à respirer) constituent une urgence médicale. Même des symptômes légers mais répétés (eczéma chronique, reflux) justifient une consultation.
Peut-on devenir intolérant au lait du jour au lendemain ?
L’intolérance au lactose résulte d’une baisse progressive de l’enzyme lactase, souvent liée à l’âge ou à des facteurs génétiques. Elle n’apparaît pas brutalement. En revanche, une allergie aux protéines du lait peut se déclencher à tout âge après une exposition, mais c’est exceptionnel chez l’adulte. Si des réactions inattendues surviennent, consulte un médecin pour déterminer s’il s’agit d’une APLV, d’une intolérance secondaire ou d’un autre trouble digestif.
Quelles alternatives au lait de vache en cas d'allergie ?
Pour les nourrissons, les hydrolysats profonds de protéines (HPP) sont la solution de première ligne. Les formules à base d’acides aminés (FAA) sont réservées aux cas sévères. Chez l’adulte, les boissons végétales enrichies (avoine, riz, soja) conviennent, à condition qu’elles soient sans traces de lait. Le lait de chèvre ou de brebis est à éviter dans 90% des cas en raison des réactions croisées. Lis toujours les étiquettes pour repérer les mentions comme « contient: lait » ou « traces possibles de lait ».