Vous avez ressenti un craquement inquiétant au genou en pivotant sur le terrain ou après un faux mouvement ?
La rupture du ligament croisé antérieur (LCA) est une blessure fréquente chez les sportifs, souvent accompagnée de douleur, instabilité et doutes sur le protocole à suivre.
Dans cet article, découvrez les causes précises, les symptômes clés pour une détection rapide, et les traitements adaptés (chirurgie ou rééducation) pour retrouver stabilité et confiance dans votre pratique sportive, sans compromettre votre équilibre quotidien.
Sommaire
Mécanismes et causes de la rupture du ligament croisé
Le ligament croisé antérieur (LCA) est un élément important de la stabilité du genou. Il résiste à la translation du tibia vers l’avant par rapport au fémur. Une rupture survient quand les forces appliquées dépassent sa résistance.
Les chocs directs au genou, fréquents en football ou en rugby, provoquent des ruptures du LCA. Ces traumatismes associent souvent une force de valgus et une rotation interne du tibia. Le ligament cède sous cette sollicitation violente.
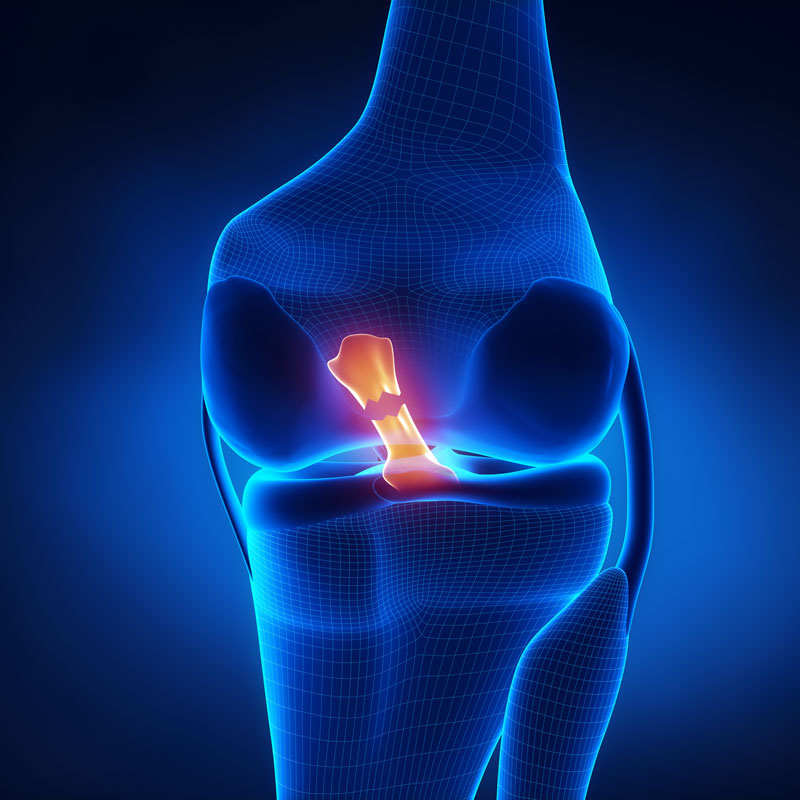
| Principaux mécanismes de rupture du ligament croisé | ||
|---|---|---|
| Type de mécanisme | Description | Contexte fréquent |
| Rupture sans contact | Mouvement de pivot sur le pied fixe, rotation interne du tibia avec flexion du genou | Sports de pivot comme le football, le basket-ball, le handball |
| Rupture avec contact | Choc direct sur le genou, force de valgus associée à une rotation interne | Football, rugby, sports de combat |
| Rupture postérieure | Chute sur le tibia projeté vers l’avant, hyperextension | |
| Rupture isolée | Rotation interne du tibia sous le fémur | Activités quotidiennes ou sportives |
Les mouvements de torsion sur pied fixe provoquent 70 à 80% des ruptures du LCA. Le tibia pivote sous le fémur, provoquant une déchirure progressive ou brutale du ligament. Cette biomécanique explique la fréquence de cette lésion.
Les sports à risque incluent les activités de pivot avec changements de direction rapides. Le football, le ski alpin et les sports de combat exposent davantage au risque de rupture du LCA. Ces disciplines combinant torsions et chocs.
Le risque de rupture du LCA varie selon l’anatomie et la musculature. Les femmes présentent un risque multiplié par cinq par rapport aux hommes. Des déséquilibres musculaires ou une morphologie en X accentuent la vulnérabilité du genou.
Anatomie et musculature influencent directement le risque de rupture du LCA.
Symptômes immédiats de la rupture du LCA
La douleur aiguë au genou survient immédiatement après la rupture du LCA. Elle est localisée au centre ou à l’avant du genou, d’intensité variable selon la gravité du traumatisme. Elle s’accompagne souvent d’une incapacité à poursuivre l’activité sportive.
Le craquement entendu par le patient ou l’entourage marque la rupture ligamentaire. Ce bruit sec n’est pas systématique, mais son association à une douleur vive et un gonflement rapide oriente fortement vers une lésion du LCA.
Voici les signes clés à identifier lors d’une rupture du ligament croisé :
- Douleur aiguë et soudaine au niveau du genou
- Craquement caractéristique entendu pendant la blessure
- Gonflement rapide dû à l’hémarthrose
- Instabilité articulaire avec difficulté à marcher ou à étendre le genou
L’instabilité du genou après rupture du LCA provient de la perte de contrôle du tibia par rapport au fémur. La jambe semble « lâcher » lors d’appuis ou de mouvements latéraux. Cette sensation de déboîtement n’est pas systématique mais très évocatrice.
L’hémarthrose apparaît dans les 4 à 24 heures suivant la rupture. Elle résulte d’un saignement interne dans l’articulation. La pression engendrée limite la mobilité du genou, forçant à le garder en légère flexion pour réduire la douleur.
Marcher immédiatement après une rupture du LCA est difficile voire impossible.
La douleur, l’instabilité et le gonflement rendent l’appui douloureux. Le patient cherche instinctivement à décharger l’articulation en s’appuyant sur des béquilles ou en limitant les mouvements.
La rupture du LCA rend le genou instable en laissant le tibia moins contrôlé face au fémur.
Symptômes persistants après le traumatisme initial
La douleur diminue progressivement après la phase aiguë mais persiste lors d’appuis prolongés. Elle réapparaît parfois avec les mouvements de torsion ou sur sol irrégulier, sans atteindre l’intensité initiale.
L’instabilité reste perceptible en montant ou descendant des escaliers. Un manque de confiance persiste lors des appuis latéraux, obligeant à adapter ses appuis quotidiens pour éviter les mouvements de rotation.
- Changements de direction brusques provoquent des alertes musculaires anticipatrices
- Mouvements de pivot déclenchent des réflexes de protection inconscients
- Les rotations génèrent une sollicitation anormale du tibia sous le fémur
Le sable, la glace ou les pavés deviennent des défis quotidiens. La stabilité limitée oblige à ralentir, à ajuster son équilibre plus tôt qu’auparavant pour compenser la perte de repères ligamentaires.
Les faux mouvements génèrent des alertes douloureuses passagères. Ces avertissements musculaires ponctuels rappellent les limites à ne pas dépasser pour protéger l’articulation fragilisée. Une fois la douleur stabilisée et la mobilité retrouvée, il est important de savoir comment reprendre le sport après une blessure afin de restaurer force, confiance et stabilité sans risquer de rechute.

Diagnostic de la rupture du ligament croisé
L’examen clinique débute par un interrogatoire détaillé des circonstances de la blessure. Le médecin recherche un craquement, une douleur aiguë ou une instabilité immédiate.
Les antécédents de traumatismes au genou ou l’activité sportive régulière sont analysés pour orienter le diagnostic.
Le test de Lachman évalue la stabilité du LCA en mesurant la translation du tibia. Le genou est fléchi à 20-30°, la force appliquée révèle une laxité anormale. Une translation supérieure à 2 mm par rapport au genou opposé suggère une rupture.
Le tiroir antérieur et le pivot shift complètent l’évaluation. Le premier teste la translation du tibia à 90° de flexion, le second reproduit l’instabilité rotatoire. Un pivot shift positif, avec ressaut entre 20 et 40°, confirme une instabilité associée.
L’examen clinique commence par un interrogatoire précis sur les circonstances de la blessure.
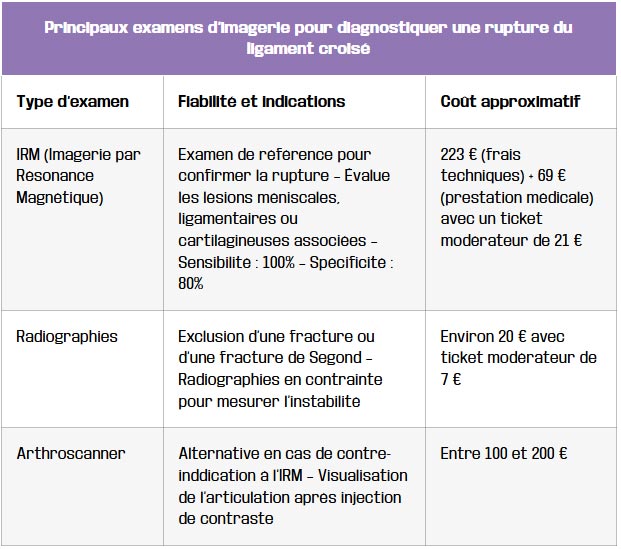
| Principaux examens d’imagerie pour diagnostiquer une rupture du ligament croisé | ||
|---|---|---|
| Type d’examen | Fiabilité et indications | Coût approximatif |
| IRM (Imagerie par Résonance Magnétique) | Examen de référence pour confirmer la rupture – Évalue les lésions méniscales, ligamentaires ou cartilagineuses associées – Sensibilité : 100% – Spécificité : 80% | 223 € (frais techniques) + 69 € (prestation médicale) avec un ticket modérateur de 21 € |
| Radiographies | Exclusion d’une fracture ou d’une fracture de Segond – Radiographies en contrainte pour mesurer l’instabilité | Environ 20 € avec ticket modérateur de 7 € |
| Arthroscanner | Alternative en cas de contre-inddication à l’IRM – Visualisation de l’articulation après injection de contraste | Entre 100 et 200 € |
L’IRM confirme la rupture du LCA en visualisant la non-visualisation du ligament ou un signal anormal. Elle détecte aussi les lésions méniscales, les fractures osseuses ou les atteintes cartilagineuses. Prescrite en cas de doute clinique ou avant une chirurgie.
L’arthroscanner remplace l’IRM en cas de contre-indication (claustrophobie, prothèse). L’injection de produit de contraste améliore la visibilité des tissus. Son utilisation reste limitée à des cas spécifiques, avec une spécificité élevée (97-99%) pour le LCA.
Traitement initial après une rupture du LCA
Le protocole PRICE (Protection, Repos, Glace, Compression, Élévation) s’impose dans les premières heures. L’utilisation de béquilles réduit la charge sur le genou. Ces mesures limitent l’inflammation et préparent au diagnostic médical.
Le repos s’impose les premiers jours pour limiter l’inflammation. Marcher reste possible avec béquilles, mais sans forcer. La décharge réduit les risques de complications. Pour soutenir la récupération et retrouver la mobilité articulaire, il est bénéfique de comprendre pourquoi le stretching est-il nécessaire. La stabilité du genou prime sur l’amplitude.
Des applications de glace par séances de 15 minutes, espacées de 2 heures, apaisent la douleur. Les antalgiques sur prescription soulagent la phase aiguë. Ces soins alternés facilitent le sommeil et la récupération nocturne.
Une consultation médicale en urgence valide le diagnostic. L’examen clinique guide vers l’IRM indispensable. Les professionnels compétents incluent chirurgiens orthopédistes et rhumatologues spécialisés dans les traumatismes sportifs.
Les orthèses post-opératoires stabilisent le genou après rupture. Les cannes anglaises déchargent la jambe blessée. Leur utilisation dure 2 à 4 semaines, selon l’évolution.
Une rupture du ligament croisé antérieur survient souvent lors de mouvements de pivot ou de traumatismes directs, provoquant instabilité du genou et douleur aiguë.
Une prise en charge rapide (repos, glace, orthèse) et un diagnostic précis (IRM, tests cliniques) permettent d’éviter les complications. Toutefois, un retour trop précipité à l’entraînement peut être risqué.
Pour comprendre les effets d’un excès d’effort sur le corps, découvrez les risques du surentraînement sur la santé et la performance. Grâce à une rééducation rigoureuse, retrouver stabilité et performance devient réalisable, sans renoncer à ses objectifs sportifs.

FAQ
Est-il obligatoire de se faire opérer du LCA ?
Non, l’opération du LCA n’est pas toujours nécessaire. La décision dépend de l’étendue de la rupture, de votre niveau d’activité sportive, de votre âge et de la présence d’autres lésions. L’opération n’est jamais une urgence.
Un traitement conservateur (kiné, repos) peut suffire si vous êtes peu sportif. La chirurgie (ligamentoplastie) est souvent privilégiée pour les sportifs ou si la douleur persiste, offrant d’excellents résultats dans la majorité des cas et permettant d’éviter des complications comme l’arthrose à long terme.
Est-ce qu'un ligament rompu se répare tout seul ?
Malheureusement non, un LCA rompu complètement ne se régénère pas. Contrairement aux tendons, les ligaments ont une faible vascularisation, empêchant une réparation spontanée efficace. C’est pourquoi on procède à une ligamentoplastie, un remplacement complet du ligament.
Dans de rares cas de rupture partielle, une cicatrisation est possible, mais souvent de qualité médiocre. L’IRM, l’examen clinique et votre ressenti sur la stabilité du genou sont essentiels pour déterminer le meilleur traitement.
Quelle rééducation sans opération du LCA ?
La rééducation sans opération vise à restaurer la fonction du genou et à améliorer sa stabilité. Elle comprend des exercices pour récupérer l’amplitude articulaire, renforcer les muscles (quadriceps, ischio-jambiers, adducteurs), améliorer la proprioception et se reconditionner à l’effort.
Cette rééducation dure généralement de 6 à 12 semaines. Une réévaluation à 3 mois permet de vérifier son efficacité. Si l’instabilité persiste, la chirurgie peut être envisagée. La reprise des sports à pivot est possible avec une rééducation adéquate, mais demande un engagement important.
Peut-on vivre avec un LCA rompu ?
Oui, c’est possible, mais cela peut impacter votre vie quotidienne et sportive. Après la phase aiguë (douleur, gonflement), la principale séquelle est l’instabilité du genou, une sensation de déboîtement qui peut entraîner des lésions méniscales et de l’arthrose à long terme.
La plupart des activités quotidiennes sont possibles si l’instabilité n’est pas trop importante. Pour le sport, privilégiez les activités en ligne (course sur terrain plat, vélo, natation) et évitez les sports à pivot. Le risque principal est une nouvelle entorse grave.
Combien de temps dure la convalescence après opération ?
La durée de la convalescence après une opération du LCA varie selon votre état de santé, votre musculature, vos objectifs et la technique utilisée. Elle se divise en plusieurs phases : auto-rééducation (6 semaines), renforcement musculaire (2 mois), réathlétisation (6 mois).
La reprise du sport est progressive : vélo après 3-4 semaines, footing après 4 mois minimum, reprise de la compétition 9 à 12 mois après l’opération. La rééducation, encadrée par un kinésithérapeute, commence dès le lendemain de l’intervention.